Urologische Praxis
Aktuelles
Festvortrag anlässlich des 50-jährigen Bestehens
Festvortrag zum 50j. Bestehen der Praxis Deindl Urologie.pdf (PDF, 36,4MB)
Die fokale Therapie des Prostatakarzinoms
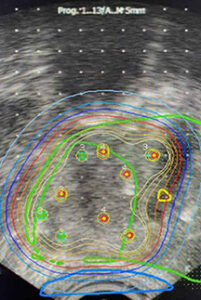
Die fokale Therapie des lokal begrenzten Prostatakarzinoms mit der LDR-Brachytherapie
Die LDR-Brachytherapie mit radioaktiven Seeds als Therapie der gesamten Prostata ist neben der radikalen Prostatektomie (stationäre Operation), der perkutanen Radiatio (Strahlentherapie über 7Wochen) und der ‚Active Surveillance‘ (Aktiven Überwachung) eine von den internationalen und deutschen S3-Leitlinien empfohlene Therapie des Niedrig Risiko-Prostatakarzinom. Hierbei handelt es sich um eine Empfehlung des Evidenzgrades 2+.
Bei der LDR-Brachytherapie werden sog. Seeds (umschlossene radioaktive Stoffe) in einem ambulanten, einmaligen operativen Eingriff von ca. 60min. in die Prostata eingebracht. Diese geben ihre Strahlung über einen Zeitrahmen von 6 Monaten ab, um durch eine gezielte Strahlendosis in der Prostata das umgebene Gewebe zu schonen und nur das Tumorgewebe zu zerstören. Diese Seeds bestehen aus einer Titanhülle und enthalten Jod-125 als Strahlenquelle.
Die Planung der Positionierung der Seeds erfolgt intraoperativ mit Hilfe einer computergestützten Dosisberechnung, wobei die Präzision der Computerberechnungen eine millimeter-genaue Ablage der Seeds möglich macht. Nach dem Eingriff kann der Patient problemlos nach Hause gehen und nach 4–6 Wochen wird ein erneutes Planungs CT zur Qualitätskontrolle durchgeführt.
Im Rahmen einer fokalen Therapie werden die Seeds ausschließlich innerhalb des Tumorareals in der Prostata gezielt platziert, wobei neue, diagnostische Verfahren eine andere Wertigkeit in der Lokalisation des Prostatakarzinoms bekommen. Dazu gehört die mpMRT (multiparametrische Kernspintomographie der Prostata) als auch das PSMA PET CT [(F18-PSMA (Prostata-Spezifisches-Membran-Antigen). Dabei kommt es zur Anreicherungen eines Radionukleids in Kombination mit einer CT (Computertomographie), d.h. ein nuklearmedizinisches Verfahren wird kombiniert mit einem radiologischem Verfahren. Mit diesen beiden neuen Verfahren (mpMRT & PSMA PET CT) ist die Beurteilung und Lokalisation des Prostatakarzinoms auch innerhalb der Prostata sehr gut möglich und ermöglicht damit neue Wege zu gehen.
Die Gründe für eine präzise Therapie liegen auf der Hand. Erstens zeigten viele Autoren mit Hilfe von Prostatektomie-Präparaten, dass ein relevanter Anteil der Patienten (20-40%) lediglich eine unifokale Läsion aufweist. Zweitens wurde Ende der 90er Jahre das Konzept der „Index Lesion“ eingeführt. In diesen Analysen wurde berichtet, dass der „Index Tumor“ in den meisten Fällen mehr als 90% der Tumormasse repräsentiert und die anderen verstreuten Tumoranteile (“microfoci“) zu 80% kleiner als 0,5 ml sind und unklare Bedeutung für die Prognose haben.
Bisher gibt es kaum Daten zur fokalen Brachytherapie, insbesondere auf der Basis der hier genannten, neuen Verfahren zur Diagnostik des Prostatakarzinoms und bisher wurden nur Sättigungsbiopsien der Prostata herangezogen. In der Studie von Cosset et al. [Cosset JM et al (2013) Focal brachytherapy for selected low-risk prostate cancers: a pilot study. Brachytherapy12(4):331–337] wurden insgesamt 21 Patienten fokal therapiert. Im Rahmen dieser Studie zeigten sich postoperativ sehr gute funktionelle Ergebnisse. Im Vergleich zum funktionellen Ergebnis einer Therapie der gesamten Prostata zeigten sich bei der fokalen Brachytherapie bessere Ergebnisse bezüglich der erektilen Funktion bei identischen Ergebnissen hinsichtlich der Miktion. Die LDR-Brachytherapie eignet sich somit technisch hervorragend zur fokalen Therapie des Prostatakarzinoms. Dieser, den technischen Besonderheiten der Brachytherapie zu verdankende Fortschritt, beruht auf einer immer besser werdenden Anpassung der Dosisverteilung an das Zielvolumen mit der daraus resultierenden Möglichkeit der Dosiseskalation bei gleichzeitiger, effizienterer, Schonung der umgebenden Risikoorgane.
Neben der Erwartung, dass die „fokale Therapie“ die gleichen Tumorkontrollraten wie die „klassischen“ Therapien vorweisen wird, wurden insbesondere nachfolgende zu erwartende Vorteile definiert:
- Die fokale Therapie beseitigt Einschränkungen und Zweifel über die „active surveillance“, welche manchmal aus psychologischen Gründen von Patienten schlecht akzeptiert wird.
- Die fokale Therapie ist eine mögliche Antwort auf den immer wieder aufkom-menden Vorwurf der Übertherapie („Overtreatment“). Ein Vorwurf an die Ärzte, dass ein kleiner Tumor der Prostata zu aggressiv behandelt wird – mit einer Therapie der gesamten Prostata: Prostatektomie oder Strahlentherapie.
- Die zu erwartende Toxizität der fokalen Therapie ist sehr wahrscheinlich kleiner als die Toxizität bei der Behandlung der gesamten Prostata.
- Die Möglichkeiten der „Salvage Behandlung“ nach einer fokalen Therapie sind wahrscheinlich einfacher als nach einer konventionellen Therapie der gesamten Prostata.
Das PSMA-PET-CT oder MRT
Durch Studien in exzellenter Weise belegt, zählt die PET/CT-Untersuchung mit der schwach radioaktiven Substanz F18-PSMA (Prostata-Spezifisches-Membran-Antigen) zu den modernsten Diagnostikmöglichkeiten beim Prostatakrebs.
Die bisher beim Prostatakarzinom zur Verfügung stehenden Bildgebungstechniken, wie z. B. Knochenszintigraphie, CT oder MRT‐Untersuchungen zeigten Limitationen zum Primärstaging des Prostatakarzinoms und vor allem bei Patienten mit einem biochemischen Rezidiv im Niedrig‐PSA‐ Bereich (≤ 2 ng/ml). Ein exaktes Staging ist jedoch Voraussetzung für die Planung einer adäquaten Therapie und häufig ist es die Weichenstellung zwischen lokaler und systemischer Therapie. Das PSMA‐ PET/CT ist eine sehr junge Bildgebungs‐Technik, die zuerst klinisch im Jahr 2011 eingesetzt wurde und sich seit diesem kurzen Zeitraum sehr rasch verbreitet hat. Wir alle sehen heutzutage zunehmend Patienten, die entweder vor einer Therapie oder im Falle eines Rezidivs oder Tumorprogresses ein PSMA‐PET/CT mitbringen, wo nicht selten solitäre Befunde, wie z. B. leuchtende Lymphknoten, kleine Knochenmetastasen oder auch Lokalbefunde imponieren. In einer prospektiven, australischen Multicenter-studie konnte gezeigt werden, dass in der Gesamtkohorte durch das PSMA‐PET/CT bei 39 % der Patienten eine zusätzliche lymphogene und bei 16 % der Patienten eine zusätzliche Fernmetastasierung festgestellt wurde. In der Gruppe der primär diagnostizierten Tumore wurden eine zusätzliche nodale Metastasierung bei 25 % und eine zusätzliche Fernmetastasierung bei 6 % festgestellt. Bei den Rezidiv-patienten konnten bei 43% zusätzliche Lymphknotenmetastasen und bei 20 % zusätzlichen Fernmetastasen identifiziert werden. Insgesamt führte die Durchführung des PSMA‐PET/CT somit zu einem Upstaging in einer hohen Anzahl der Patienten. Die vorliegende Studie war die größte aktive Studie zur Bewertung des Stellenwertes des PSMA‐ PET/CT für eine Therapieempfehlung. Sie zeigte, dass das PSMA‐PET/CT einen hohen Einfluss auf die Therapieentscheidung hat. Insgesamt wurde in nahezu der Hälfte der Patienten aufgrund der PSMA‐ PET/CT‐Ergebnisse eine andere Therapieempfehlung gegeben, als ohne das PSMA‐PET/CT.
The Impact of 68Ga‐PSMA PET/CT on Management Intent in Prostate Cancer: Results of an Australian Prospective Multicenter Study. Roach et al. THE JOURNAL OF NUCLEAR MEDICINE, Vol. 59, No. 1, January 201
Die Prostatabiopsie (bei uns in TIVA Vollnarkose) unter Berücksichtigung der mpMRT (multiparametrischen Magnetresonanztomographie) der Prostata:
Die Therapie von Prostatakrebs richtet sich nach der Aggressivität und dem Stadium der Erkrankung. Um eine genaue Diagnose treffen zu können, sollten, nach den neuesten Studien, die multiparametrische MRT gesteuerten Biopsie mit der randomisierten, ultraschallgesteuerten, systematischen Biopsie kombiniert werden.
In der Studie von Ahdoot M. et al. (N Engl J Med. 2020; 382: 917-928) konnte gezeigt werden, dass in den, nach der Biopsie durchgeführten Operationspräparaten, die alleinige MRT-gesteuerte Biopsie bei 8,7% der Biopsien nicht die richtige Tumordiagnose enthielt. Die Durchführung der Biopsien mit beiden Methoden führte gegenüber den einzelnen Methoden bei 9,9% zu zusätzlichen Krebsdiagnosen und bei mehr als einem Fünftel des Gesamtkollektivs führte es zu einem Upgrade in eine aggressivere Tumorgruppe.
Diese kombinierte Biopsie führen wir bei uns durch, wobei diese Biopsietechnik sehr wichtig wird, wenn eine fokale Therapie geplant ist.
 Neue Servertechnologie der Praxis
Neue Servertechnologie der Praxis
Durch die zunehmende, digitale Datenarchivierung und Koordination verschiedenster Technologien (Ultraschall mit Bildarchivierung und damit die sofortige Überprüfung von Bildverläufen über Jahre, Urodynamische Druckmessungen mit der Kurvenarchivierung und damit auch Verlaufsbeobachtung oder der Vergleich vor der Op mit nach der Op., Röntgenarchivierung mit Verlaufsbeobachtung und Vergleichsmöglichkeiten) hat es notwendig gemacht, die EDV Struktur zu überarbeiten und sicherer zu gestalten. Dazu haben wir die neueste Servertechnologie integriert, die nun allen EDV Ansprüchen der nächsten Jahre gerecht wird.
 Medikamentöse Tumortherapie
Medikamentöse Tumortherapie
Bei dieser Zusatzbezeichnung geht es um die Indikationsstellung (ob und in wie weit eine Therapie notwendig ist), Durchführung und Überwachung der zytostatischen (tumorzellzerstörend), immunmodulatorischen (immunsystemaktivierende), antihormonellen (hormonbeeinflussend) sowie supportiven (unterstützende) Therapie bei soliden Tumorerkrankungen des Gebietes einschließlich der Beherrschung auftretender Komplikationen.
Dahinter verbirgt sich, insbesondere in der heutigen Zeit, ein komplexes Verständnis für die urologischen Tumorerkrankungen und für die neuen Therapiemöglichkeiten, die viel schonender und meist nicht mehr über eine Vene sondern oral (als Tablette) applizierbar sind.
Unser Vorteil, mit der Erweiterung dieser fachlichen Qualifikation und damit auch Überprüfung unserer bisherigen Diagnostik und Therapie, auf diesem Gebiet, sind Vorgehensweisen, die nicht Studienbedingungen erfüllen müssen und damit nur überprüfte und bewährte Therapieoptionen in unser Praxis zur Anwendung bringen. Hinzu kommt der persönliche Ansprechpartner des Patienten in Kombination mit hoher fachlicher Kompetenz. Dies auch unter dem Aspekt, dass wir zwischen ambulanter und stationärer Therapie jederzeit, ja nach Befinden des Patienten, wechseln können.
 Onkologisch qualifizierter Arzt nach der Vereinbarung der Krankenkassenverbände
Onkologisch qualifizierter Arzt nach der Vereinbarung der Krankenkassenverbände
Um die Qualitätsanforderungen für die medikamentöse Tumortherapie noch zu erhöhen, haben sich die Krankenkassenverbände auf zusätzliche Kriterien geeinigt, die der schon qualifizierte Arzt erbringen muss, damit er diese Therapien an Kassenpatienten durchführen und abrechnen darf. Dazu gehören der Nachweis von rein onkologischen Fortbildungspunkten (die nur mit Tumortherapien verbunden sind), Arzneimittelberatungen durch unabhängige Apotheker, um die Kosten, der teilweise sehr teuren Therapien in Grenzen zu halten.
Hinzu kommt der Nachweis von Kooperationen mit anderen Arztfachgruppen im Sinne einer interdisziplinären Zusammenarbeit zur Lösung komplexer Erkrankungsgeschehen und der Nachweis der regelmäßigen Patientenzahlen mit Tumorerkrankungen im eigenen Patientenkollektiv.
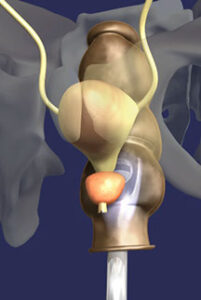 Einführung eines minimalinvasiven Prostatakarzinom Therapiezentrums
Einführung eines minimalinvasiven Prostatakarzinom Therapiezentrums
Zwei internationale Studien haben in der Urologie eine heftige Diskussion über die Therapie des Prostatakarzinoms ausgelöst und dafür gesorgt, dass in den aktuellen S3-Leitlinien (d.h. Leitlinien nach dem höchsten wissenschaftlichen Evidenzgrad) auch die Active Surveillance, d.h. die aktive Überwachung des Prostatakarzinoms, unter bestimmten Kriterien neben der radikale Prostatektomie, Strahlentherapie oder der Brachytherapie einen gleichwertigen Stellenwert erhält.
Die ständig verfeinerte Früherkennung des Prostatakarzinoms bestätigte zunächst die These „Früh erkannt ist sicher geheilt“ – die – „Heilungsraten“ stiegen rasant an. Dass gar nicht jeder Tumor eine Heilung verlangt, weil er ohne Früherkennung niemals symptomatisch geworden wäre, wurde nur langsam eine allgemeine Erkenntnis. Die Daten der ERSPC-Studie (European Randomized Study for Prostate Cancer) haben in diesem Zusammenhang eindrucksvoll belegt: mindestens 48 von 116 Tumoren wären ohne Screening nicht diagnostiziert worden (Schröder 2009). Diese Zahl sollte jeden Operateur nachdenklich stimmen. Vor diesem Hintergrund konnte die Empfehlung zu defensiven Strategien in der aktuellen S3-Leitlinie mit sehr starker Zustimmung verabschiedet werden – und damit auch alternativen Therapieverfahren Einzug in die Prostatakarzinombehandlung gewähren…